Longkanker
In Nederland krijgen jaarlijks ongeveer 12.000 mensen te horen dat ze longkanker hebben. De meeste van hen zijn ouder dan 60 jaar. Longkanker is een kwaadaardige tumor die uitgaat van de longen en/of de luchtwegen. Er is sprake van een ongecontroleerde deling van lichaamscellen. De cellen kunnen niet meer stoppen met delen en groeien in omliggende weefsels. Soms zaaien ze uit naar andere delen van het lichaam. Er is een verband aangetoond tussen roken en het ontstaan van longkanker. Daarnaast zorgt het meeroken voor een verhoogde kans op het ontstaan van longkanker. In het Máxima MC vindt diagnostiek en behandeling van longkanker plaats. Nadat de diagnose is afgerond maken wij met betrokken zorgverleners een behandel- en begeleidingsplan afgestemd op de individuele patiënt.
Oorzaken
Het ontstaan van longkanker is in het merendeel van de gevallen geassocieerd met roken. Echter een deel – ongeveer 15% – van de mensen heeft nooit gerookt. Het inademen van fijnstof of het werken met schadelijke stoffen kan ook longkanker veroorzaken. Door het langdurig inademen van schadelijke stoffen in sigarettenrook verandert het genetische materiaal van de cellen in de longen. Hierdoor wordt de celdeling verstoord. De ontstane kankercellen kunnen daarom ongehinderd groeien. Vaak verplaatsen deze kankercellen zich via de lymfeklieren en de bloedbaan naar andere delen van het lichaam. Zo ontstaan uitzaaiingen van longkanker. Longkanker is niet erfelijk.
Soorten longkanker
Er zijn verschillende soorten longkanker. De behandeling hangt af van het type longkanker.
- Kleincellig longkanker (15%). Deze vorm van longkanker kenmerkt zich door relatief kleine tumorcellen met een snelle groei. Vaak zijn er bij het ontdekken van deze vorm van longkanker al uitzaaiingen elders in het lichaam.
- Niet-kleincellig longkanker (85%). Deze vorm van longkanker komt het vaakst voor. De kanker bestaat uit relatief grote cellen. Bij deze vorm van longkanker groeit de tumor langzamer. Niet-kleincellig longkanker wordt weer onderverdeeld in het plaveiselcelcarcinoom, het adenocarcinoom of het grootcellig carcinoom.
Naast het type longkanker speelt ook de uitgebreidheid van de ziekte (het stadium) en de conditie van de patiënt een belangrijke rol bij de keuze van behandeling.
Symptomen
Afhankelijk van de plaats van de tumor en de uitgebreidheid van de ziekte kunnen verschillende klachten voorkomen.
- Een veranderd hoestpatroon of hardnekkige prikkelhoest die langer dan 9 weken aanhoudt.
- Bloed in opgehoest slijm.
- Terugkerende longontsteking, die maar niet overgaat, ook niet met antibiotica.
- Slijmvorming.
- Kortademigheid.
- Heesheid zonder keelpijn.
- Zeurende pijn in de borststreek, rug of in het gebied van de schouders.
- Zwelling van het gezicht of de nek.
Ook kunnen klachten als vermoeidheid, verminderde eetlust of pijnen voorkomen.
Mesothelioom (longvlieskanker)
In Nederland krijgen jaarlijks ongeveer 500 mensen te horen dat ze mesothelioom hebben. Het komt met name voor bij mannen en wordt vaak gezien als een beroepsziekte. De oorzaak van mesothelioom is bijna altijd blootstelling aan asbest. Daarom heet deze ziekte ook wel asbestkanker. Asbest is een materiaal dat vroeger veel gebruikt werd in de bouw van woningen en andere bouwwerken. De meeste mensen met mesothelioom hebben gewerkt in de bouw, zware industrie of op een scheepswerf. Mesothelioom is een kwaadaardige tumor die meestal in het borstvlies ontstaat. De longen bevinden zich in de borstkas en zijn omgeven door een vlies, het longvlies. Aan de binnenkant van de ribbenkast, die onze longen beschermt, zit ook een vlies, het ribvlies. Deze twee vliezen samen vormen het borstvlies.
Onderzoek en diagnose
Als er een vermoeden bestaat dat er sprake is van longkanker dan wordt u, bijvoorbeeld door uw huisarts, doorverwezen naar de longarts. De longarts zal u binnen enkele dagen zien op de polikliniek van het Máxima Oncologisch Centrum. In eerste instantie volgt er een gesprek met de longarts, lichamelijk onderzoek en bloedonderzoek. Hierna volgt er een scan om de verdachte afwijking en mogelijk andere afwijkingen in beeld te brengen. Ook wordt er een bronchoscopie gepland. Hiermee kan de longarts met een flexibele slang de luchtwegen bekijken. Tijdens dit onderzoek zal er een stukje weefsel of cellen weggenomen worden voor onderzoek. Afgenomen weefsel wordt onderzocht door de patholoog; deze uitslag kan wat meer tijd in beslag nemen. Het kan zijn dat er meerdere onderzoeken nodig zijn. Welke onderzoeken dit zijn, is afhankelijk van meerdere factoren en kunnen per persoon verschillen. Uw behandelend arts bepaalt dan ook altijd in overleg met u welke onderzoeken er nodig zijn voor het stellen van de juiste diagnose. Onderstaande onderzoeken kunnen plaatsvinden.
Onderzoeken
Behandelingen
Voor de keuze van de behandeling is het belangrijk dat vastgesteld wordt om wat voor soort longkanker het gaat, de grootte van de tumor en of de ziekte zich beperkt heeft tot de long of zich heeft verspreid naar lymfeklieren of andere organen. Dit bepaald het stadium van de ziekte. Ook persoonlijke factoren zoals lichamelijke conditie en leeftijd spelen een belangrijke rol bij het bepalen van de behandelmogelijkheden. Op het gebied van longkanker wordt er steeds meer per individuele patiënt op celniveau gekeken naar wat de meest geschikte behandeling is. Zo is het belangrijk om te weten of een longtumor een mutatie bevat. Mutaties zijn veranderingen in het erfelijke materiaal (DNA) van een cel. Afhankelijk van de gestelde diagnose wordt er een individueel behandelplan opgesteld in samenspraak met u en uw naasten.
Mogelijke behandelingen
Multidisciplinair team longkanker
Het Máxima Oncologisch Centrum kent een multidisciplinaire werkwijze. Dat betekent dat alle specialismen die nodig zijn om de juiste diagnose te stellen en de meeste effectieve behandeling te geven, zeer nauw met elkaar samenwerken. Zij overleggen gedurende het hele behandeltraject met elkaar over de voortgang van de behandeling. Specialisten binnen het Máxima Oncologisch Centrum zijn veelal gespecialiseerd in een bepaalde tumorsoort waardoor zij beschikken over kennis van de laatste stand van zaken op hun eigen vakgebied.
Binnen het multidisciplinair overleg (MDO) dat wekelijks plaatsvindt, bepreekt de longarts de situatie van de patiënt met een team dat bestaat uit longartsen, verpleegkundig specialisten, de radioloog, de nucleair geneeskundige, de radiotherapeut (bestralingsarts), de chirurg, de patholoog en een academische longarts van het Maastricht UMC+. Hier wordt het definitieve stadium van longkanker en de best passende behandeling besproken. Daarna gaat de longarts met de patiënt in gesprek om wensen en behandelmogelijkheden te bespreken.
Verpleegkundig specialisten
Tijdens uw gehele traject in Máxima Oncologisch Centrum heeft u één verpleegkundig specialist als aanspreekpunt. Met vragen of onzekerheden over uw ziekte en behandelingen kunt u bij hem/haar terecht. Wanneer bekend is welke behandeling u zal ondergaan, gaat u in gesprek met de verpleegkundig specialist. Zij/hij geeft u en uw naaste voorlichting en zorgt voor een goede voorbereiding en begeleiding tijdens ziekte en/of behandeling. Gedurende het hele traject is zij/hij uw eerste aanspreekpunt. Ook de medisch specialist blijft nauw betrokken bij de behandeling. Bij eventuele dringende vragen, problemen of onduidelijkheden kunt u, buiten de reguliere afspraken om, contact opnemen met uw verpleegkundig specialist. Zij/hij is binnen kantooruren telefonisch te bereiken via het secretariaat van het Máxima Oncologisch Centrum.
- Mw. Y. Wijnholds-Roeters
- Mw. S. Bruurmijn-Verhoeven
Stadia longkanker
Er zijn verschillende stadia bij longkanker. Het stadium geeft aan hoever de ziekte zich in het lichaam heeft uitgebreid. De arts stelt het stadium vast en onderzoekt hiervoor:
- de plaats en grootte van de tumor
- of en hoever de tumor is doorgegroeid in het weefsel eromheen
- of er uitzaaiingen zijn in de lymfeklieren en/of organen ergens anders in het lichaam.
-
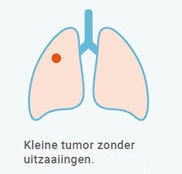
Stadium I en II

In stadium I is er een tumor in een long zonder uitzaaiing. Bij stadium II is de tumor groter of er zijn kankercellen aanwezig in de lymfeklieren van de longen. Zowel in stadium I als II kan gekozen worden voor een operatieve behandeling of bestraling. Bij een operatie wordt de longkwab of de hele long verwijderd. Gewoonlijk wordt de longkwab waar de tumor zit verwijderd. Afhankelijk van de tumorlocatie wordt soms meer dan één kwab verwijderd, soms zelfs een hele long. Naast verwijdering van de long(kwab) worden ook de lymfeklieren die bij de long(kwab) horen verwijderd, alsmede de lymfeklieren rond de luchtpijp en slokdarm. Het doel van het verwijderen van de lymfeklieren is deze te onderzoeken op kleine uitzaaiingen. 
In Máxima MC wordt het aangedane longdeel via een kijkoperatie verwijderd. In principe worden alle longkankeroperaties tegenwoordig via VATS (Video Assisted Thoracoscopie Surgery) verricht. Doorontwikkeling van de VATS-techniek in MMC heeft het mogelijk gemaakt om de volledige kijkoperatie via een kleine snede van maximaal vier centimeter te verrichten. Dit heeft grote voordelen voor de patiënt met betrekking tot de hersteltijd en eventuele pijn na de operatie. Als een VATS niet mogelijk is, wordt een thoracotomie gedaan waarbij via een grotere snee de borstkas tussen twee ribben door open wordt gemaakt.
Na de longoperatie wordt bepaald of een eventuele behandeling met chemotherapie nodig zal zijn. U krijgt een afspraak bij de longarts waar de uitslagen zullen worden besproken.
Ook kan het zijn dat er in plaats van een operatie wordt gekozen voor stereotactische bestraling. Dit is een vorm van uitwendige bestraling met een hoge dosering waarbij de tumor met smalle stralenbundels vanuit vele verschillende kanten zeer nauwkeurig bestraald wordt.
-
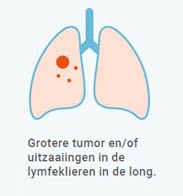
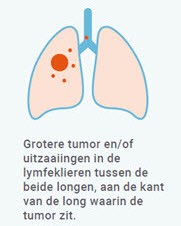
Stadium III
 Bij stadium III zijn er kankercellen aanwezig in de lymfeklieren tussen de longen of boven het sleutelbeen. Vaak wordt gekozen voor een combinatie van de behandelmogelijkheden: chemotherapie (=cytostatica) én radiotherapie (=bestraling). Bij chemotherapie wordt een medicijn toegediend dat een celdodend effect heeft en de celdeling remt. Bij radiotherapie worden door middel van straling kankercellen vernietigd. Radiotherapie vindt plaats in het Catharina Ziekenhuis. Afhankelijk van het effect van deze behandeling wordt beoordeeld of een behandeling met immunotherapie zal volgen. Immunotherapie stimuleert ons immuunsysteem om op deze manier kankercellen te doden.
Bij stadium III zijn er kankercellen aanwezig in de lymfeklieren tussen de longen of boven het sleutelbeen. Vaak wordt gekozen voor een combinatie van de behandelmogelijkheden: chemotherapie (=cytostatica) én radiotherapie (=bestraling). Bij chemotherapie wordt een medicijn toegediend dat een celdodend effect heeft en de celdeling remt. Bij radiotherapie worden door middel van straling kankercellen vernietigd. Radiotherapie vindt plaats in het Catharina Ziekenhuis. Afhankelijk van het effect van deze behandeling wordt beoordeeld of een behandeling met immunotherapie zal volgen. Immunotherapie stimuleert ons immuunsysteem om op deze manier kankercellen te doden.
-
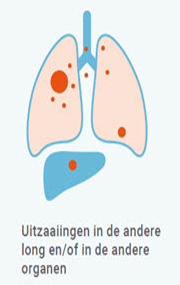
Stadium IV
Bij stadium IV zijn er uitzaaiingen in andere organen. Dit betekent dat genezing niet meer mogelijk is. De behandeling is met name gericht op het verminderen van klachten. Dit noemen we de palliatieve fase. In deze palliatieve fase kan met een behandeling worden geprobeerd om de ziekte zoveel mogelijk te remmen en de kwaliteit van leven te behouden of te verbeteren. Afhankelijk van de kenmerken van het tumorweefsel wordt bepaald voor welke soort behandeling de patiënt in aanmerking komt. Dat kan chemotherapie of immunotherapie zijn of een combinatie hiervan. De duur van deze behandeling is afhankelijk van hoe de behandeling verdragen wordt en van het effect van de behandeling. 
Soorten behandelingen
-
Immunotherapie:
Dit is een behandeling met medicijnen via een infuus, die het natuurlijke afweersysteem helpt om kankercellen te herkennen en te vernietigen. Het stimuleert de natuurlijke afweerreactie van het lichaam tegen kankercellen.
-
Doelgerichte therapie:
Mutaties zijn veranderingen in erfelijk materiaal (DNA) van een cel. Door bepaalde mutaties kunnen kankercellen groeien en delen. Tegen bepaalde mutaties zijn inmiddels heel specifieke medicijnen ontwikkeld. Deze therapie wordt doelgerichte therapie genoemd, omdat hiermee de kankercellen met bepaalde eigenschappen gericht kunnen worden behandeld. Dit in tegenstelling tot chemotherapie die op alle zich delende lichaamscellen werkt en waarmee ook gezonde cellen kunnen worden vernietigd. Doelgerichte therapie is een behandeling met tabletten. Afhankelijk van aanwezige (soms zeldzame) mutaties wordt bepaald of doelgerichte therapie kan worden gestart. 
-
Chemotherapie:
Er wordt een medicijn (ook wel cytostaticum genoemd) via een infuus toegediend dat een celdodend effect heeft en de celdeling remt.
-
Chemotherapie gecombineerd met immunotherapie:
Chemotherapie wordt gecombineerd met immunotherapie eventueel gevolgd door een onderhoudsbehandeling.
-
Bestraling
Bestraling (radiotherapie) is een behandeling waarbij de tumor wordt bestraald met radioactieve stralen. Cellen raken hierdoor beschadigd en gaan dood. Bestraling kan ook worden gegeven ter vermindering van klachten zoals pijn.
Jaarlijkse controle
Tot vijf jaar na de behandeling volgen er regelmatig controles. Middels een longfoto of een CT-scan van de longen kunnen zo eventuele nieuwe (behandelbare) tumoren vroegtijdig worden opgespoord.
Ondersteunende zorg
De diagnose kanker heeft een enorme impact op het leven. Lichamelijk, psychisch en sociaal kan de ziekte veel gevolgen hebben. In het Máxima Oncologisch Centrum (MOC) hebben we daarom naast de medische behandeling ook persoonlijke aandacht en bieden we ondersteunde zorg bij kanker aan. De juiste zorg op de juiste plek kan een groot verschil maken in het doorstaan van de ziekte. Fit bij kanker Binnen Máxima MC staat het actief werken aan de lichamelijke en geestelijke fitheid centraal. We vinden het belangrijk dat u zich tijdens de behandeling bewust bent van het belang hiervan. Het werken aan uw fitheid helpt u bij het beter doorstaan van de behandelingen en bij een sneller herstel. Afhankelijk van uw klachten en behoeften kan de verpleegkundig specialist (adviseren over het) inschakelen van hulp van een diëtist, fysiotherapeut, sportarts, ergotherapeut, psycholoog en/of geestelijk verzorger. Zij werken intensief samen in uw behandeltraject. Ook naasten en lotgenotencontact, zoals via Inloophuis de Eik, kunnen ondersteuning bieden. Palliatieve zorg Ongeneeslijk zieke patiënten krijgen regelmatig te maken met klachten als gevolg van de ziekte. Soms is het alleen nog maar mogelijk om de pijn te verlichten en andere klachten te behandelen. Op alle momenten kan ondersteuning in de palliatieve zorg geboden worden afhankelijk van de hulpvraag.
Topklinisch expertisecentrum
De behandeling van longkanker is een erkende topklinische functie van Máxima MC. Dit is vastgelegd in het STZ topklinisch zorgregister: een register om patiënten en verwijzers inzicht te geven in de landelijke topfuncties van ziekenhuizen voor bovengemiddeld complexe zorg. Met de erkenning wordt onderschreven dat er sprake is van excellente patiëntenzorg, voldoende opleidingsmogelijkheden en regelmatig onderzoek door de betrokken specialisten.
Wetenschappelijk onderzoek
Wetenschappelijk onderzoek is een belangrijk item in MMC. We nemen deel aan veel studies. Hierdoor wordt er altijd bij elke patiënt gekeken of diegene geschikt is voor eventuele deelname aan onderzoek zodat waar mogelijk nieuwe en betere behandelingen gegeven kunnen worden en de meest optimale zorg geboden wordt; kijkende naar de individu.

 Bij stadium III zijn er kankercellen aanwezig in de lymfeklieren tussen de longen of boven het sleutelbeen. Vaak wordt gekozen voor een combinatie van de behandelmogelijkheden: chemotherapie (=cytostatica) én radiotherapie (=bestraling). Bij chemotherapie wordt een medicijn toegediend dat een celdodend effect heeft en de celdeling remt. Bij radiotherapie worden door middel van straling kankercellen vernietigd. Radiotherapie vindt plaats in het Catharina Ziekenhuis. Afhankelijk van het effect van deze behandeling wordt beoordeeld of een behandeling met immunotherapie zal volgen. Immunotherapie stimuleert ons immuunsysteem om op deze manier kankercellen te doden.
Bij stadium III zijn er kankercellen aanwezig in de lymfeklieren tussen de longen of boven het sleutelbeen. Vaak wordt gekozen voor een combinatie van de behandelmogelijkheden: chemotherapie (=cytostatica) én radiotherapie (=bestraling). Bij chemotherapie wordt een medicijn toegediend dat een celdodend effect heeft en de celdeling remt. Bij radiotherapie worden door middel van straling kankercellen vernietigd. Radiotherapie vindt plaats in het Catharina Ziekenhuis. Afhankelijk van het effect van deze behandeling wordt beoordeeld of een behandeling met immunotherapie zal volgen. Immunotherapie stimuleert ons immuunsysteem om op deze manier kankercellen te doden.